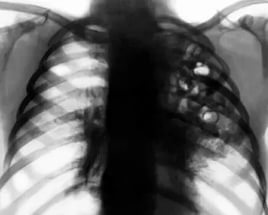
Описание заболевания
Внутрибольничная пневмония занимает третье место среди заболеваний, наиболее часто поражающих пациентов, находящихся на лечении в медицинских учреждениях (на первом месте стоят инфекционные поражения ран, а на втором – воспаление мочеполовой системы).
Описываемый вид легочной инфекции развивается у 1% больных в стационарах, а у пациентов, находящихся в отделениях реанимации и интенсивной терапии, заболевание встречается в 7-10 раз чаще. Опасность инфицирования обусловлена особо высокой смертностью пациентов: от 10 до 80%, в зависимости от конкретного вида возбудителя инфекции, а также от общего физического состояния больного.
Главное условие, при котором ставится диагноз именно «внутрибольничная пневмония» – это полное отсутствие симптомов заболевания на момент поступления пациента в стационар.
Врачи подчеркивают, что внутрибольничная пневмония требует особого подхода к лечению, так как она часто вызывается устойчивыми к антибиотикам штаммами бактерий. Первоначально важно провести тщательную диагностику, включая рентгенографию и анализы на микрофлору. На основании полученных данных специалисты назначают антибиотикотерапию, выбирая препараты с учетом чувствительности возбудителей. В некоторых случаях может потребоваться комбинация антибиотиков для более эффективного воздействия.
Кроме того, врачи акцентируют внимание на необходимости поддерживающей терапии, которая включает в себя кислородотерапию и физиотерапевтические процедуры. Также важным аспектом является мониторинг состояния пациента, чтобы своевременно скорректировать лечение при необходимости. Врачи отмечают, что ранняя диагностика и адекватное лечение существенно повышают шансы на выздоровление и снижают риск осложнений.
https://youtube.com/watch?v=jqAlaU3NpXI
Факторы риска возникновения заболевания
Госпитальная пневмония может поразить любого пациента стационара, однако существуют группы больных, находящихся в большей степени уязвимыми перед инфицированием:
- пожилые люди старше 62 лет;
- дети в возрасте до 6 месяцев (в особенности дети, родившиеся раньше положенного срока);
- дети с врожденными пороками развития, особенно с сердечными и легочными отклонениями;
- больные, принимающие большое количество антибиотиков (особенно если прием бесконтрольный);
- пациенты, страдающие сопутствующими болезнями;
- люди с ослабленным дыхательным рефлексом;
- пациенты с травмами головы;
- заядлые курильщики;
- больные, перенесшие операции на грудной клетке или животе;
- люди, находящиеся в бессознательном состоянии или в состоянии комы длительное время;
- пациенты, страдающие различными формами иммунодефицита, в том числе синдромом приобретенного иммунодефицита (СПИД) и вирусом дефицита человека (ВИЧ);
- длительное нахождение под аппаратом искусственной вентиляции легких.
Лечение бронхиальной пневмонии
Типология внутригоспитальной пневмонии
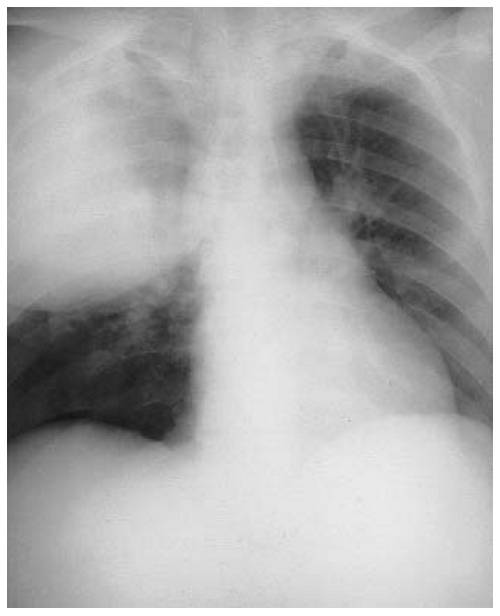
- По срокам:
- ранняя пневмония, развивающаяся в течение первых пяти суток после поступления пациента в стационар. Как правило, этот тип возникает ввиду уже существующих в организме пациента микроорганизмов на момент госпитализации. Эти возбудители обычно поддаются лечению традиционными антибиотиками, не вызывая осложнений;
- поздняя пневмония, прогрессирующая через шесть и более дней после госпитализации. Возбудители этого типа поражают пациентов уже в стенах медицинского учреждения, они являются довольно агрессивными, также проявляют устойчивость ко многим существующим антибиотикам. Поздняя внутрибольничная пневмония представляет наибольшую угрозу жизни пациента.
- По причине возникновения:
- вентилятор-ассоциированная появляется при долгом нахождении пациента под аппаратом искусственной вентиляции легких. Более того, при нахождении пациента под данным аппаратом от трех дней шансы инфицирования повышаются с каждым днем на 1% (составляет 85% от общего количества заболевших внутрибольничной пневмонией);
- аспирационная возникает ввиду лежачего положения пациента, носоглоточный секрет которого проникает в дыхательные пути. Слизь из носоглотки является весьма благоприятной средой для размножения микроорганизмов;
- послеоперационная пневмония обусловлена обездвиживанием пациента, гиповентиляцией, а также попаданием штаммов бактерий через медицинское оборудование: трубки, зонды, катетеры, в целом по вине медицинского персонала.
Категоризация пневмонии весьма условна, поскольку один тип практически всегда накладывается на другой, что увеличивает тяжесть течения болезни и длительность лечения.
Внутрибольничная пневмония — это серьезное заболевание, которое требует внимательного подхода к лечению. Многие пациенты и их родственники отмечают, что важным аспектом является ранняя диагностика. Врачи подчеркивают, что своевременное выявление симптомов, таких как кашель, одышка и высокая температура, может существенно повлиять на исход болезни.
Лечение часто включает антибиотики, которые подбираются с учетом возбудителя инфекции. Люди делятся опытом, что важно не только следовать рекомендациям врачей, но и поддерживать иммунитет, употребляя витамины и следя за питанием. Также многие отмечают, что психологическая поддержка и позитивный настрой играют немалую роль в процессе выздоровления.
Некоторые пациенты рассказывают о необходимости длительного восстановления, включая физиотерапию и дыхательные упражнения, что помогает улучшить состояние легких. В целом, мнения о лечении внутрибольничной пневмонии подчеркивают важность комплексного подхода и индивидуального выбора методов терапии.
https://youtube.com/watch?v=XOQyldQWlEE
Возбудители внутрибольничной пневмонии
В 50-70% случаев пациентов стационаров поражают представители грамотрицательных бактерий (бактерии, которые не окрашиваются кристаллическим фиолетовым цветом при окрашивании по Граму), такие как кишечная и синегнойная палочка, протей и другие. Золотистый стафилококк также поражает большое количество людей – около 20-30%. В 10-20% случаев возбудителем инфекции являются анаэробные бактерии (бактероиды, фузобактерии и др.).
Гораздо реже причиной возникновения нозокомиальной пневмонии являются вирусные штаммы. Чаще всего диагностируются поражения вирусами гриппа типов А и В и РС-вирусом, пациенты с ослабленным иммунитетом зачастую поражаются цитомегаловирусом.
Основные симптомы и диагностика заболевания
- постоянные эпизоды лихорадки;
- сильная потливость;
- влажные хрипы в легких при прослушивании;
- увеличение количества мокроты;
- изменение цвета, запаха и вязкости мокроты;
- кашель и одышка;
- боль в грудной клетке;
- мышечные боли;
- повышение температуры тела более 38 градусов Цельсия;
- увеличение частоты сердечных сокращений, тахикардия;
- посинение зоны носогубного треугольника;
- снижение аппетита;
- спутанность сознания;
- диарея;
- высыпания герпетического характера в области губ и носа.
Диагностировать заболевание можно с помощью рентгенографии или компьютерной томографии грудной клетки (показывают инфильтраты (уплотнения) в легочной ткани), биотического анализа крови, общего анализа крови, анализа крови на газы, бактериологического посева мокроты.
Для выявления антибиотиков, к которым возбудители проявляют чувствительность, производится забор мокроты для полимеразной цепной реакции (ПЦР-диагностика).
Особенности лечения
Сложность лечения связана с тяжелым состоянием больных, устойчивостью микроорганизмов к антибиотикам, а также с определенным количеством времени, которое уйдет на определение лекарств, способных побороть инфекцию.
В связи с этим первичное лечение производится эмпирическим (опытным) путем. Антибиотики широкого спектра действия, как правило, являются неэффективными, в связи с чем принято использовать комбинации нескольких антибактериальных препаратов. После получения результатов бактериологического исследования (ПЦР) подбираются уже конкретные антибиотики, способные побороть тот или иной штамм бактерий.
На начальном этапе лечения предпочтительно использовать внутривенный способ введения антибактериальных препаратов (цефалоспоринов III-IV поколения, ингибиторзащищенных пенициллинов, аминогликозидов, фторхинолонов и других), при наличии положительной динамики можно в дальнейшем перейти на внутримышечные уколы или пероральный прием препаратов. Продолжительность лечения антибиотиками обычно составляет 2-3 недели. Также в качестве лечения применяется промывание бронхиального дерева антисептическими растворами, удаление вязкого секрета из трахеи, ингаляции (вдыхание лекарственных веществ).
Больным показан более активный образ жизни внутри стационара для предотвращения застойных явлений в дыхательных путях:
- смена положения тела;
- лечебная физическая культура (ЛФК);
- дыхательная гимнастика и так далее.
Для фиксирования факта выздоровления используются те же методы диагностики, что и в самом начале лечения. В качестве профилактической поддерживающей терапии (из-за агрессивного воздействия антибиотиков на всю микрофлору организма: и патогенную, и условно-патогенную, и непатогенную) целесообразно назначение врачом противогрибковых препаратов.
Профилактика внутрибольничной пневмонии и прогнозы
К профилактическим мерам можно отнести:
- своевременное выявление;
- изоляцию и купирование очага инфекции внутри стационара;
- соблюдение санитарно-гигиенических норм и правил как пациентами, так и медицинским персоналом;
- исключение переноса инфекции медперсоналом от одного пациента к другому;
- применение неинвазивной вентиляции легких;
- более активный режим для больных;
- обработка антисептиком рук и полости рта;
- сокращение пребывания еще не заболевших пневмонией пациентов в стационаре.
Лечение бессимптомной пневмонии
Внутрибольничная пневмония вызывает огромный процент смертности (до 80%), даже несмотря на наличие новейших антибиотиков. В замкнутых условиях штаммы бактерий приспосабливаются к новым лекарственным препаратам с невероятной скоростью, поэтому если одному пациенту определенная антибактериальная терапия подошла, то следующему, заразившемуся от него человеку, она уже едва ли поможет.
Легкие, однажды подвергшиеся подобному заражению, будут впредь в большей опасности, чем легкие человека, никогда не болевшего пневмонией. Однако в настоящий момент нет средства, которое бы уничтожило штаммы микроорганизмов, вызывающих пневмонию, на 100%, поэтому даже полное соблюдение санитарных норм и правил, регулярное кварцевание палат и кабинетов не способно полностью оградить пациентов больниц и клиник от возможности заболевания легочной инфекцией.
https://youtube.com/watch?v=f_Oz5Zuf3go
Вопрос-ответ
Как лечат внутрибольничную пневмонию?
Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды) и инфузионную терапию.
Как долго длится лечение внутрибольничной пневмонии?
Лечение внутрибольничной пневмонии обычно длится от 7 до 14 дней, в зависимости от тяжести заболевания, состояния пациента и ответа на терапию. В некоторых случаях лечение может быть продлено, если симптомы сохраняются или возникают осложнения.
Как лечат больничную пневмонию?
Лечение больничной пневмонии. Лечение включает в себя внутривенное введение антибиотиков и жидкости, а также оксигенотерапию. Пациентов можно лечить 2 или более антибиотиками одновременно.
Когда пневмония считается внутрибольничной?
К внутрибольничной пневмонии относится пневмония, которая не находилась в инкубационном периоде на момент поступления в больницу и развилась не ранее чем через 48 часов после поступления в больницу у пациентов, не получающих механическую вентиляцию и не экстубированных в течение последних 48 часов.
Советы
СОВЕТ №1
Обязательно обращайтесь к врачу при первых признаках заболевания, таких как кашель, одышка или высокая температура. Раннее выявление и лечение внутрибольничной пневмонии значительно повышает шансы на быстрое выздоровление.
СОВЕТ №2
Следите за соблюдением всех предписаний врача, включая курс антибиотиков и другие назначенные медикаменты. Не прекращайте лечение преждевременно, даже если симптомы начинают исчезать, чтобы избежать рецидива заболевания.
СОВЕТ №3
Обеспечьте себе достаточный отдых и поддерживайте оптимальный уровень гидратации. Питье большого количества жидкости помогает разжижать мокроту и облегчает дыхание, что особенно важно при пневмонии.
СОВЕТ №4
Не забывайте о профилактике: соблюдайте правила гигиены, избегайте контакта с больными и делайте прививки от гриппа и пневмококковой инфекции, чтобы снизить риск развития внутрибольничной пневмонии.









